COPDってなに?
タバコが原因の「肺の生活習慣病」です!
たばこの煙などに含まれる有害物質に長年(通常20年以上)曝露されることで、肺に炎症が起こる生活習慣病のひとつです。
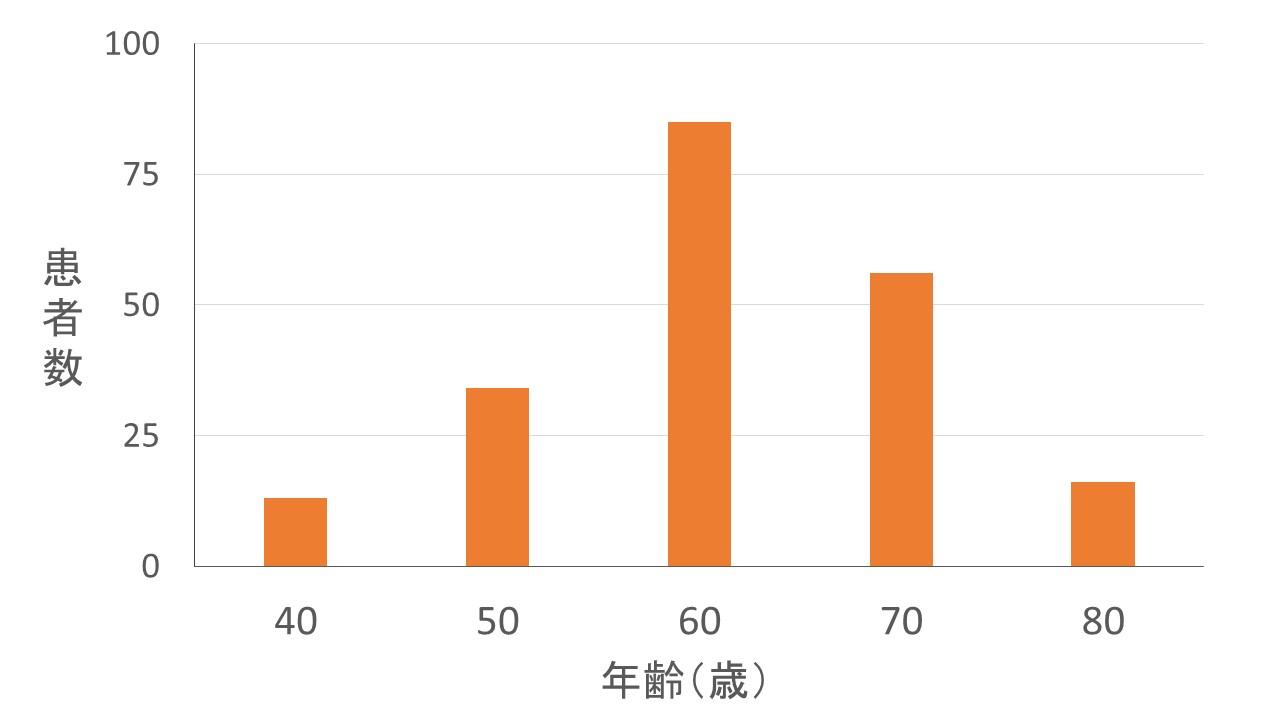
中高年(40歳以降)で発症することが多く、特に日本では高齢になって発症する患者さんが増えています。
2020年には心臓病、脳卒中に続いて第3位の死因になると予想されています。
タバコを吸っている方(過去に吸っていた方も!)に重要な病気です!
中高年(40歳以降)で発症することが多く、特に日本では高齢になって発症する患者さんが増えています。
2020年には心臓病、脳卒中に続いて第3位の死因になると予想されています。
タバコを吸っている方(過去に吸っていた方も!)に重要な病気です!

Q COPDってなに?
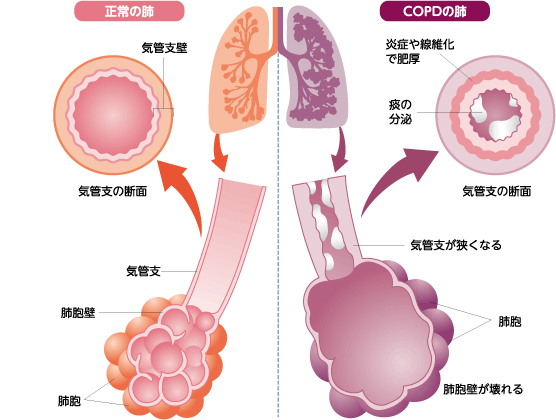
A 肺気腫+慢性気管支炎=息を吐く時に気道が狭くなる病気
上記を日本語に訳したもので、頭文字を取ってCOPD(シーオーピーディ)と呼ばれています。
COPDは、「慢性気管支炎」「肺気腫」と長年呼ばれていました。そのため、「COPD」という病名をご存じの方は、4人に1人程度と認知度の低い病気の一つとなっています。現在では原因がタバコであること、症状・検査結果・治療内容を考慮して、両者を併せて「COPD」という病名に統一されました。
COPDは、「慢性気管支炎」「肺気腫」と長年呼ばれていました。そのため、「COPD」という病名をご存じの方は、4人に1人程度と認知度の低い病気の一つとなっています。現在では原因がタバコであること、症状・検査結果・治療内容を考慮して、両者を併せて「COPD」という病名に統一されました。
| ※慢性気管支炎は、比較的太い気管支に起こる炎症で、末梢気道を主体とした炎症と肺胞が破壊される肺気腫は、本質的には異なります。 |
Q まずは、肺ってなに?
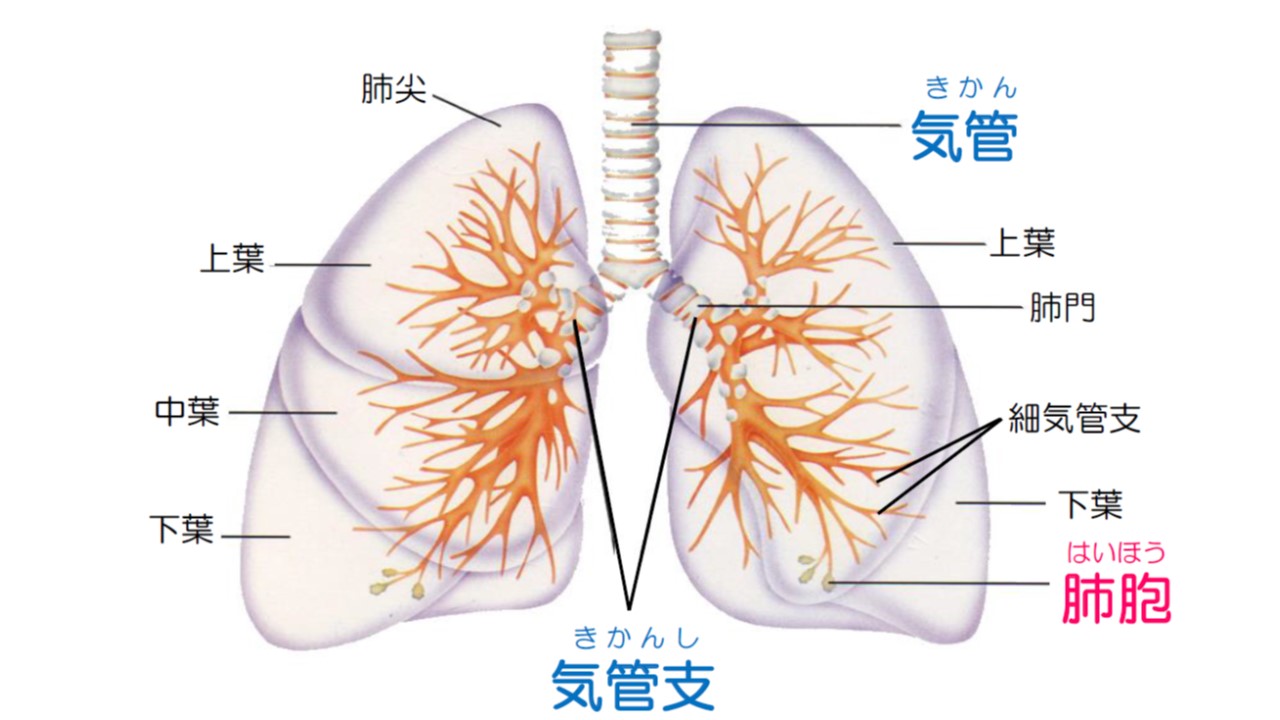
A 気道(気管+気管支)と肺胞を併せて肺と呼んでいます
喉(のど)からつながっている空気の通り道である気管(きかん)は、まず左右に枝分かれして気管支(きかんし)と名前が変わります。
気管支は、丁度、木の枝を逆さまにしたように、上・真ん中・下に更に枝分かれして、段々細くなります。
細くなった気管支(細気管支)の先端には、非常に小さな袋状の「肺胞」(はいほう)が付着しています(一つの肺胞の大きさは極めて小さく、肺胞の数は左右併せると3〜4億)。
気管支は、丁度、木の枝を逆さまにしたように、上・真ん中・下に更に枝分かれして、段々細くなります。
細くなった気管支(細気管支)の先端には、非常に小さな袋状の「肺胞」(はいほう)が付着しています(一つの肺胞の大きさは極めて小さく、肺胞の数は左右併せると3〜4億)。
【吸う時】鼻・口⇒気管⇒気管支⇒細気管支⇒肺胞が膨らむ
【吐く時】肺胞が縮む⇒気管支⇒気管⇒鼻・口から吐き出す
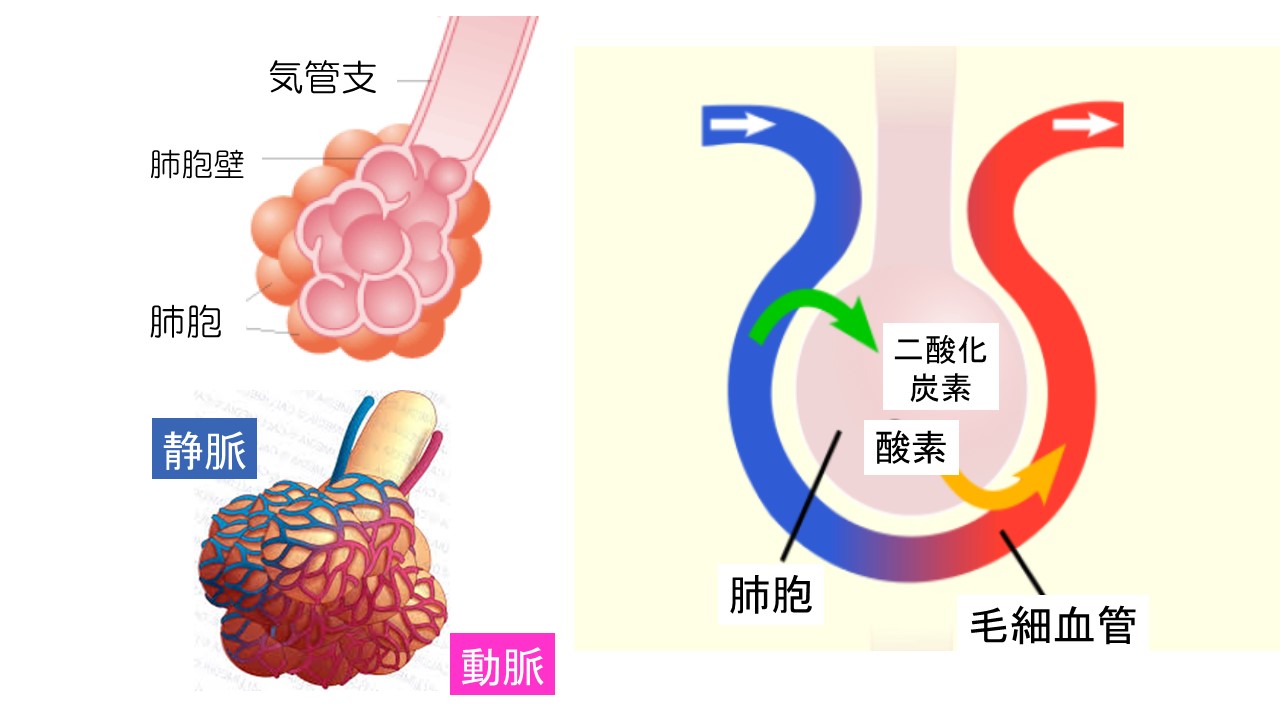
新鮮な空気に含まれる酸素は、肺胞から血液に吸収され、体から発生した老廃物の二酸化炭素は、肺胞から血液に排泄されるます。つまり、酸素と二酸化炭素の交換が肺胞で行われます。
気管から細気管支までを「気道」、この気道と肺胞を併せたものが「肺」となります。
【吐く時】肺胞が縮む⇒気管支⇒気管⇒鼻・口から吐き出す
新鮮な空気に含まれる酸素は、肺胞から血液に吸収され、体から発生した老廃物の二酸化炭素は、肺胞から血液に排泄されるます。つまり、酸素と二酸化炭素の交換が肺胞で行われます。
気管から細気管支までを「気道」、この気道と肺胞を併せたものが「肺」となります。
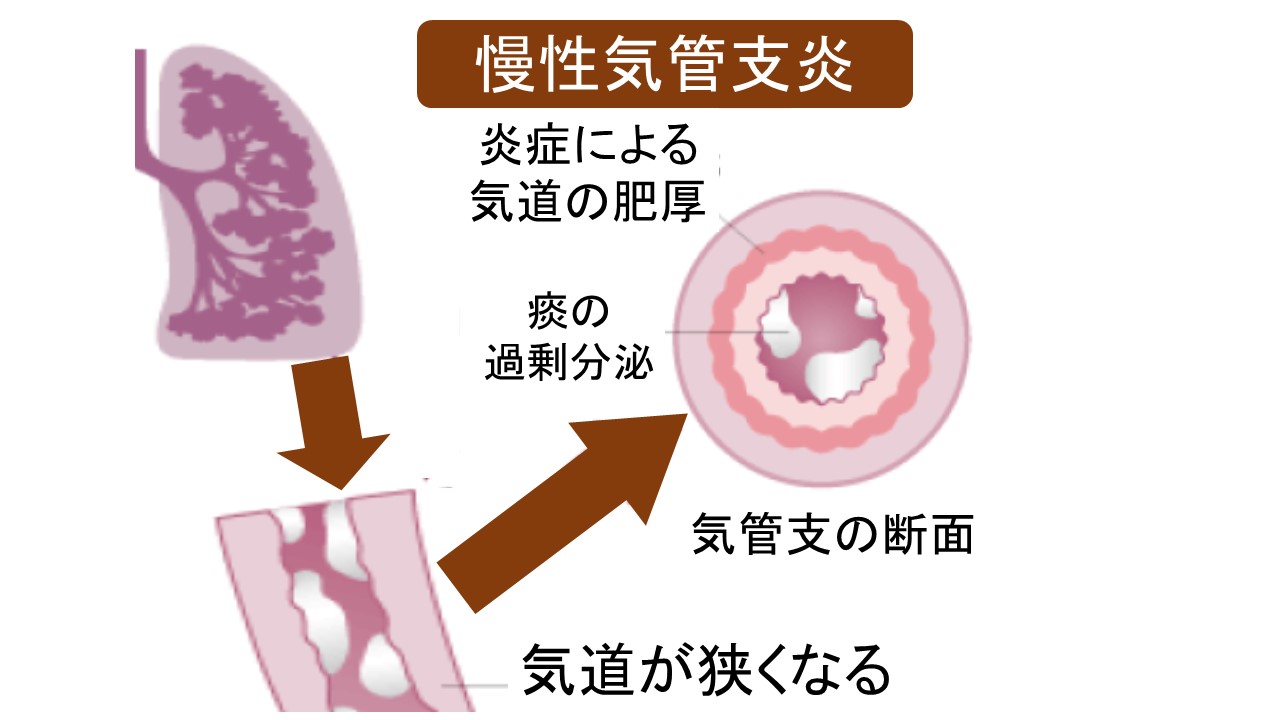
Q 慢性気管支炎ってなに?
A 太い気道が炎症を起こし、セキ・タン・息切れを自覚します
太い気管支の壁が炎症を起こす・セキとタンは禁煙で解決!
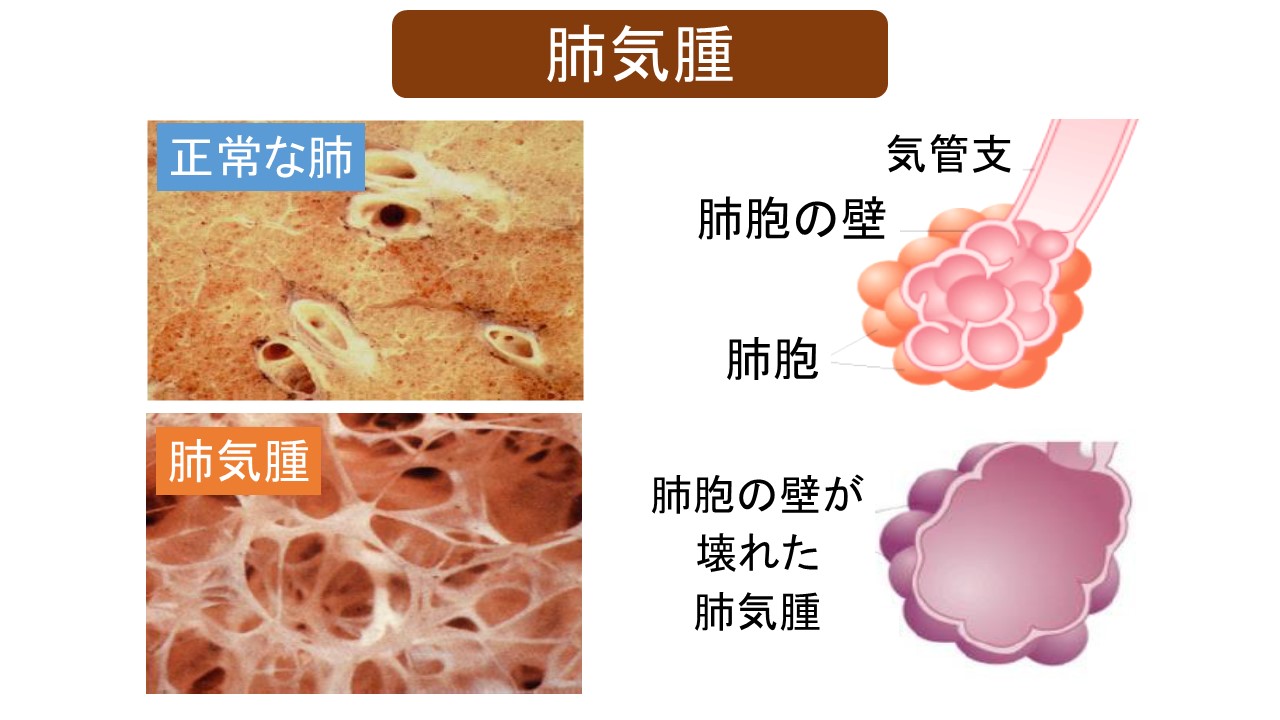
Q 肺気腫ってなに?
A 肺胞が壊れる病気です。壊れた肺胞は二度と元には戻りません。
タバコの煙には化学物質が数千種類、その中で有害物質が数百種類以上含まれています(体表的な有害物質が、ニコチン・タールです)。
この有害物質を長年吸い続けることにより、細い気管支の炎症と肺胞(はいほう)の壁が破壊されて、肺気腫となります。
これは、年齢を重ねて起きる骨密度の低下をきたす「骨粗鬆症(こつそしょうしょう)」と同じで、肺が「スカスカ」になってしまった状態です。
その結果、肺胞の壁と血液の間で行われている、新鮮な空気に含まれている酸素の体への取り込みと、体から発生した老廃物の二酸化炭素を排出する肺胞の働きができなくなります。
タバコを止めても壊れた肺(肺気腫)は元には戻りません。そうなる前の禁煙・タバコは吸わない!が重要です。
この有害物質を長年吸い続けることにより、細い気管支の炎症と肺胞(はいほう)の壁が破壊されて、肺気腫となります。
これは、年齢を重ねて起きる骨密度の低下をきたす「骨粗鬆症(こつそしょうしょう)」と同じで、肺が「スカスカ」になってしまった状態です。
その結果、肺胞の壁と血液の間で行われている、新鮮な空気に含まれている酸素の体への取り込みと、体から発生した老廃物の二酸化炭素を排出する肺胞の働きができなくなります。
タバコを止めても壊れた肺(肺気腫)は元には戻りません。そうなる前の禁煙・タバコは吸わない!が重要です。
「肺がスカスカ」になる恐ろしい肺気腫、「気づいた時に禁煙」では遅すぎます!
Q どんな症状ですか?
A せき・たん・息切れが主な症状です
COPDの患者さんの症状は次の3つです。
いいえ、風邪でも引かない限り、咳・痰は出ないのが普通です。
太い気管支に炎症が起きる慢性気管支炎では、色々な刺激に敏感に反応しやすくなっており、冷気、会話、煙などに反応して咳が出やすくなります。
また、気道の表面からの分泌物が多くなると、夜に溜まっていた分泌物が、朝起きてから出ます(夜中は寝ているので気がつかない)。
第三の症状の「息切れ」は、日常生活の色々な場面で自覚されます。そして、その結果、行動に制限が出てきます。
- 咳(せき)
- 痰(たん)
- 息切れ
いいえ、風邪でも引かない限り、咳・痰は出ないのが普通です。
太い気管支に炎症が起きる慢性気管支炎では、色々な刺激に敏感に反応しやすくなっており、冷気、会話、煙などに反応して咳が出やすくなります。
また、気道の表面からの分泌物が多くなると、夜に溜まっていた分泌物が、朝起きてから出ます(夜中は寝ているので気がつかない)。
第三の症状の「息切れ」は、日常生活の色々な場面で自覚されます。そして、その結果、行動に制限が出てきます。
- 軽い息切れ⇒平らな道を早足で歩いた時・坂道を登る時
- 中くらいの息切れ⇒平らな道を同年代の人と一緒の速さでは歩けない
- 重い息切れ⇒着替えや軽い日常の動作で息切れを感じる
あなたのせき・たん・息切れは歳のせいではないかもしれません!
息切れ・長引くせき・たんを自覚したら、呼吸器科を受診しましょう。
息切れ・長引くせき・たんを自覚したら、呼吸器科を受診しましょう。
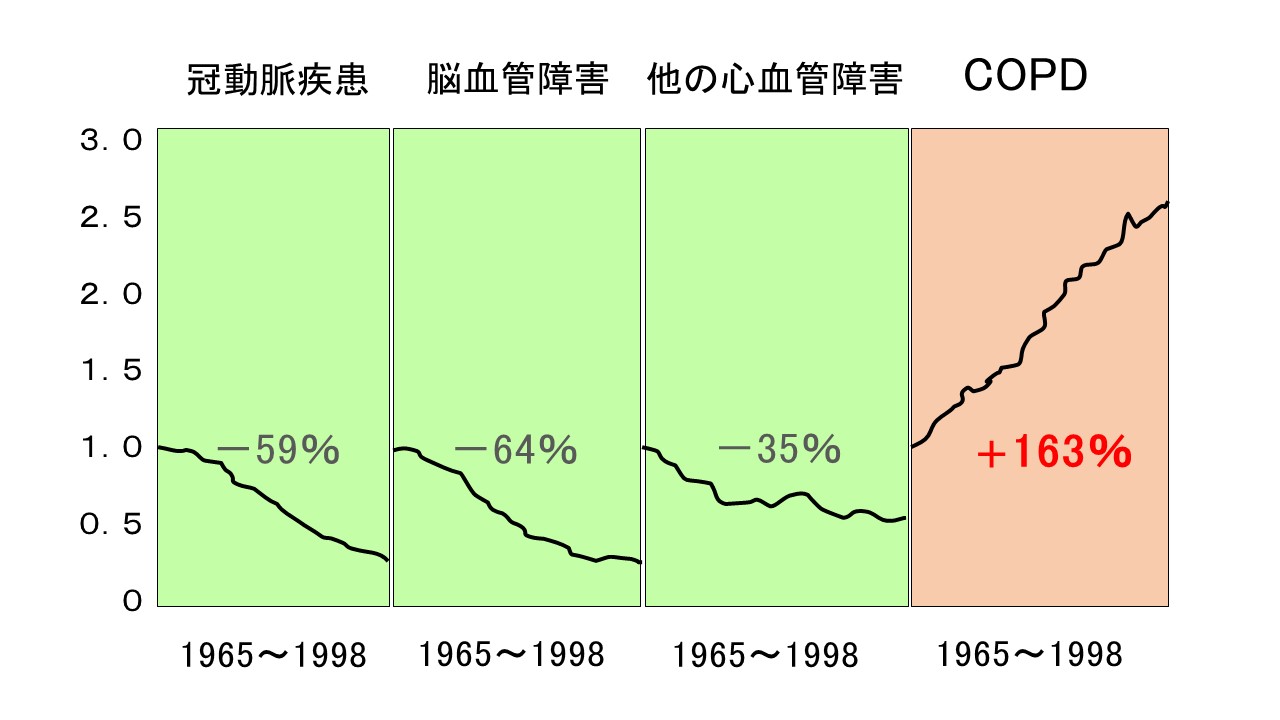
脳卒中・心臓病で亡くなる方は確実に減っています
一方、COPDは増加の一途・死因の第三位、つまり「取り残された生活習慣病」となっています
一方、COPDは増加の一途・死因の第三位、つまり「取り残された生活習慣病」となっています
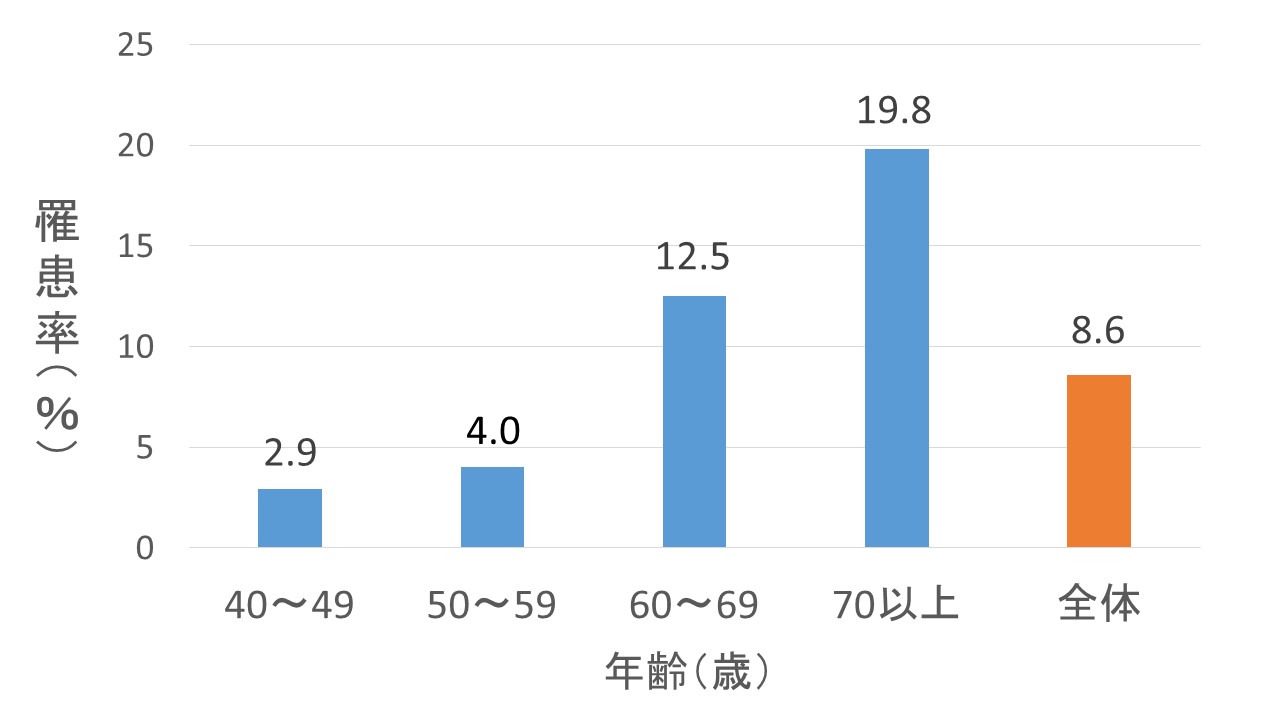
Q 日本人に多いの?
A 40歳以上の日本人の12人に1人(全国で530万人)がCOPDです
日本人にとっもて、COPDは決して稀な病気ではありません!
Q どんな人がなるの?
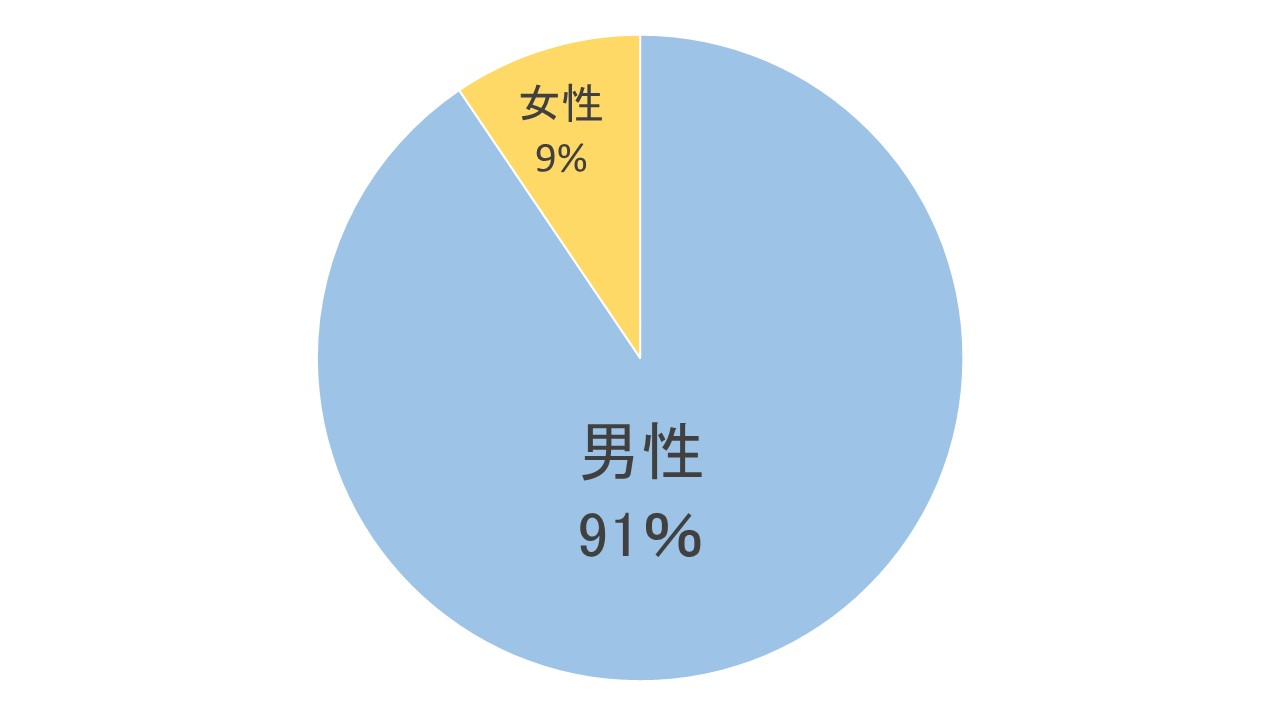
A 40歳以上、1日20本・20年以上タバコを吸っている男性に多い病気です
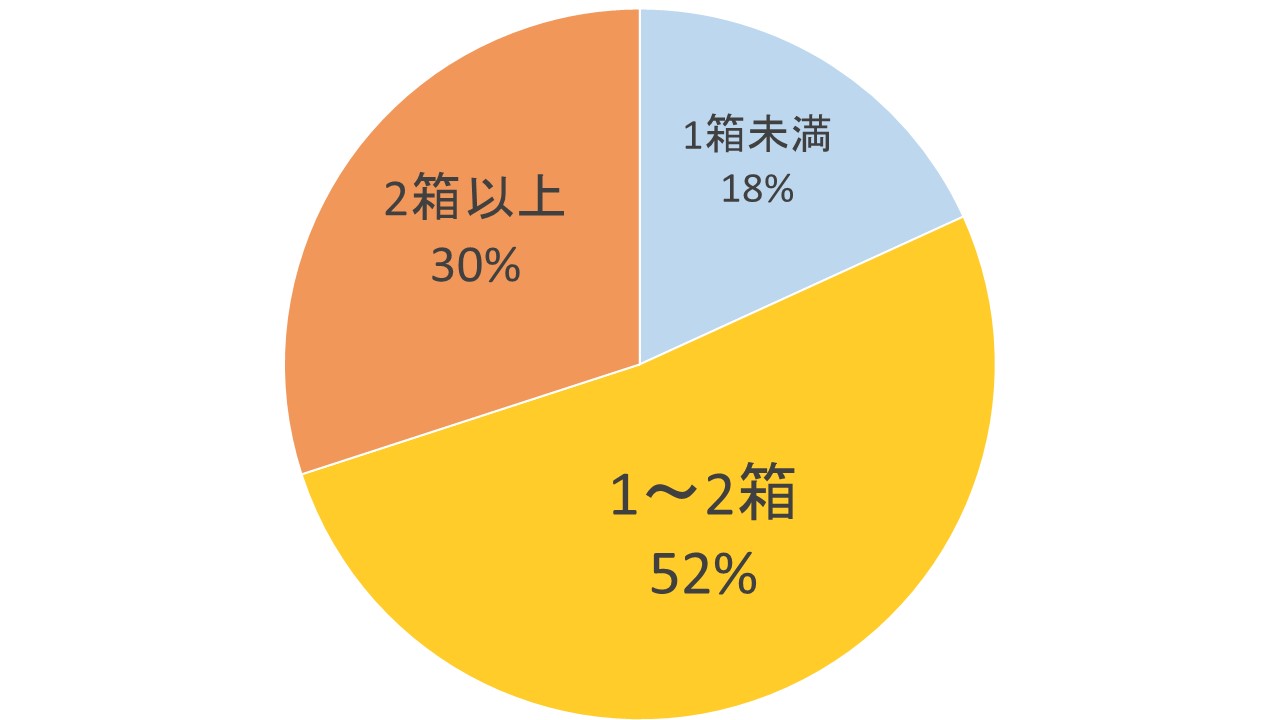
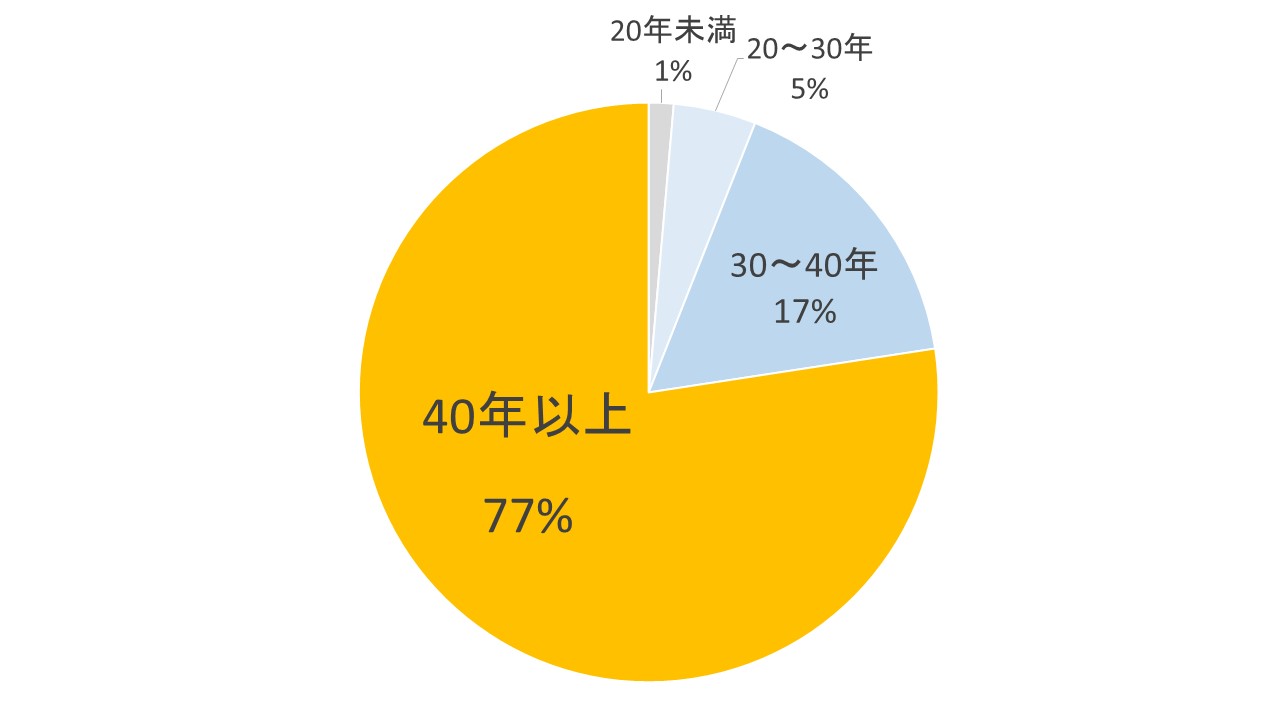
COPDは、1日20本(1箱)、20年以上タバコを吸い続けた40歳以上の男性に多く発症しています。
以上のような要因が、現在のCOPD患者さんの背景を物語っています。
- 1960年台の男性の喫煙率は80%以上と非常に高率→現在のような色々な娯楽がなく、「タバコが唯一の娯楽だった」
- COPDという病気の認知不足→「こんなことになるなら、タバコを止めていたよ」とタバコの危険性を知らなかった
- タバコの強い依存性→麻薬以上に依存性が強く、一度タバコを吸うと簡単には禁煙できない
以上のような要因が、現在のCOPD患者さんの背景を物語っています。
女性のCOPD=長年の受動喫煙!
「これまでにタバコを吸ったことは全く無い」女性のCOPDの患者さんが時々受診されます。
この原因は、「受動喫煙」にほかなりません。
かつて日本では、会社、レストラン、映画館などで、喫煙が認められていました。
「COPD=タバコを吸っている人の病気」と思いがちですが、長年受動喫煙に暴露されていた女性の方は、「非喫煙者でもCOPDになる」という事実にご注意ください!
この原因は、「受動喫煙」にほかなりません。
かつて日本では、会社、レストラン、映画館などで、喫煙が認められていました。
「COPD=タバコを吸っている人の病気」と思いがちですが、長年受動喫煙に暴露されていた女性の方は、「非喫煙者でもCOPDになる」という事実にご注意ください!

家庭・職場・公共機関などでの
長年の受動喫煙はCOPDの原因です!
- 40歳以上
- タバコを吸っている(吸っていた)
- 咳・痰・息切れを自覚する
上記の様な症状のある方はCOPDが疑われますので、COPDに特徴的な「息を吐く時に気道が狭くなり、吐き出せない」ことを肺機能検査で確認します。
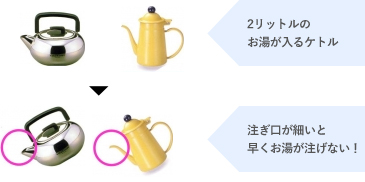
- 肺の大きさはケトルに入るお湯の量
- 吐きだす息は注ぎ口からでるお湯の量
以上のように例えると右の黄色いケトル(COPDの患者さん)は注ぎ口(気道)が狭いため、速く注げない(息を速く吐き出せんない)ことになります。
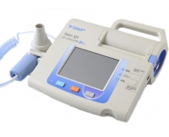
気道の閉塞を確認する肺機能検査
気道が狭くてうまく吐き出せない?
40歳以上でタバコを吸っている方は肺機能検査をうけてCOPDを早期発見しましょう!
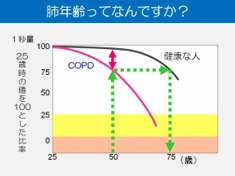
Q 肺年齢(はいねんれい)?
A あなたの肺の働きが「何歳の健康な方」と同程度かを判断する指標です
COPDの診断で重要な肺機能検査の結果は、肺活量、特に一秒率(いちびょうりつ)など皆さんにとって馴染みのない言葉と思います。
肺活量は何となく肺の働きを表す検査と認識されている方が多いと思いますが、肺の大きさを表す指標です。
一秒率は、目一杯空気を吸い込んだ状態から吐き始めて最初の一秒間でどれくらい息を吐き出せるか?を表す指標です。息を吐き出す時に、気道が狭くなると抵抗が増して、短時間にたくさんの息を吐き出せなくなります。COPDではこの一秒率が低下します。
この一秒率をより理解しやすくした指標が「肺年齢」です。一秒率は25歳前後から徐々に歳を重ねるとともに低下します(いわゆる加齢・老化現象です)。そしてCOPDでは、一秒率が健康な方に比べると速く低下します。
肺年齢とは、「健康な方の何歳と同じくらいの肺の働きなのか?」を表す指標となります。
肺活量は何となく肺の働きを表す検査と認識されている方が多いと思いますが、肺の大きさを表す指標です。
一秒率は、目一杯空気を吸い込んだ状態から吐き始めて最初の一秒間でどれくらい息を吐き出せるか?を表す指標です。息を吐き出す時に、気道が狭くなると抵抗が増して、短時間にたくさんの息を吐き出せなくなります。COPDではこの一秒率が低下します。
この一秒率をより理解しやすくした指標が「肺年齢」です。一秒率は25歳前後から徐々に歳を重ねるとともに低下します(いわゆる加齢・老化現象です)。そしてCOPDでは、一秒率が健康な方に比べると速く低下します。
肺年齢とは、「健康な方の何歳と同じくらいの肺の働きなのか?」を表す指標となります。
亡き松平康隆監督の思い出・普及しない病名COPD

皆さんは、松平康隆さんをご存知でしょうか?
松平監督(ご本人とお会いした時に「松平監督と呼ばせていただいて宜しいですか?」とお尋ねした時に「どうぞ、それ(監督)で良いですよ」とのご承諾を頂いたため、敢えて「松平監督」と書かせて頂きます)は、慶應義塾大学卒業後、実業団のバレーボールチームの選手を経て、1964年東京オリンピックでは全日本男子バレーボールのコーチとして銅メダル、1965年には同監督に就任、1968年のメキシコ大会では銀メダル、そして1972年のミュンヘン大会では遂に金メダルへと全日本男子バレーボールを導いた(自分も小さい頃に「ミュンへの道」というバレーボールのアニメを、TVでワクワクしながら観ていた思い出があります)、日本、そして世界に名を轟かせた名監督です(今では当たり前のBクイック、Cクイック、時間差攻撃、一人時間差攻撃、バックアタック、そしてフライングレシーブも選手と一緒に開発されたのも松平監督です)。
松平監督は、ミュンヘンで金メダルを獲得した時の全日本男子バレーボールチームの元代表選手の方々と、ミュンヘンにある男子バレーボールの金メダルの偉業を称えるモニュメントを定期的に訪れていました。ある時期から、そのモニュメントへ向かう途中の坂道で、松平監督は「どうもこの前に比べると息切れするなあ…」と感じるようになり、元代表選手の方にこの話をした所「まあ、監督もそろそろ歳ですから、それは仕方ないですよ」と半ば慰められていたようです。しかし、「どうもこの息切れは変だなあ、本当に歳のせいだけなのかな?段々悪くなっていくようだ…」と悩まれていました。
ある日、健康関連のTV番組で、木田厚瑞先生(日本医科大学呼吸ケアクリニック教授)が、「COPD」に関して解説されているのを偶然観て、「自分の病気はこれだ!」と直感し、木田先生の外来を直ぐに受診されました。その結果、長年の喫煙歴、肺機能検査、胸部CT等の結果から、「かなり進行したCOPD」と診断されました。
その後は、薬物療法、呼吸リハビリテーション、在宅酸素療法を受けながら、バレーボール協会会長の職務やCOPDの啓蒙活動のために全国各地で精力的に講演をされていました。その啓蒙活動の一環として浜松の地を訪れられたことがありました。その際、松平監督のご講演の前に、COPDの病態に関するお話させて頂く大変貴重な機会を得て、講演前の松平監督としばらくお話をさせて頂くことができました(このコラムは、その際松平監督から直接お伺いした内容を元にしています)。
「自分はCOPDと診断されなくて、随分と辛い思いをした。もっと早くに治療を受けていればと思う。是非、このCOPDという病気を多くの人々に知ってほしい。そして、自分が亡くなった時には、死因を肺気腫と書かないで欲しい。是非、COPDと書いて、皆さんにこの病気を知ってほしい!」と熱のこもった、そして優しい眼差しで私たちに話をされました。
2011年12月31日、松平監督は、多くの方々に惜しまれながら都内の病院で亡くなられました。その際、「肺気腫」で亡くなられたと報道されています(最新のWikipediaにおいても「肺気腫」が死因と記載されています)。
あの時の松平監督の「COPDの普及に対する強い思い」を考えると、今でも複雑な心境です。
松平監督(ご本人とお会いした時に「松平監督と呼ばせていただいて宜しいですか?」とお尋ねした時に「どうぞ、それ(監督)で良いですよ」とのご承諾を頂いたため、敢えて「松平監督」と書かせて頂きます)は、慶應義塾大学卒業後、実業団のバレーボールチームの選手を経て、1964年東京オリンピックでは全日本男子バレーボールのコーチとして銅メダル、1965年には同監督に就任、1968年のメキシコ大会では銀メダル、そして1972年のミュンヘン大会では遂に金メダルへと全日本男子バレーボールを導いた(自分も小さい頃に「ミュンへの道」というバレーボールのアニメを、TVでワクワクしながら観ていた思い出があります)、日本、そして世界に名を轟かせた名監督です(今では当たり前のBクイック、Cクイック、時間差攻撃、一人時間差攻撃、バックアタック、そしてフライングレシーブも選手と一緒に開発されたのも松平監督です)。
松平監督は、ミュンヘンで金メダルを獲得した時の全日本男子バレーボールチームの元代表選手の方々と、ミュンヘンにある男子バレーボールの金メダルの偉業を称えるモニュメントを定期的に訪れていました。ある時期から、そのモニュメントへ向かう途中の坂道で、松平監督は「どうもこの前に比べると息切れするなあ…」と感じるようになり、元代表選手の方にこの話をした所「まあ、監督もそろそろ歳ですから、それは仕方ないですよ」と半ば慰められていたようです。しかし、「どうもこの息切れは変だなあ、本当に歳のせいだけなのかな?段々悪くなっていくようだ…」と悩まれていました。
ある日、健康関連のTV番組で、木田厚瑞先生(日本医科大学呼吸ケアクリニック教授)が、「COPD」に関して解説されているのを偶然観て、「自分の病気はこれだ!」と直感し、木田先生の外来を直ぐに受診されました。その結果、長年の喫煙歴、肺機能検査、胸部CT等の結果から、「かなり進行したCOPD」と診断されました。
その後は、薬物療法、呼吸リハビリテーション、在宅酸素療法を受けながら、バレーボール協会会長の職務やCOPDの啓蒙活動のために全国各地で精力的に講演をされていました。その啓蒙活動の一環として浜松の地を訪れられたことがありました。その際、松平監督のご講演の前に、COPDの病態に関するお話させて頂く大変貴重な機会を得て、講演前の松平監督としばらくお話をさせて頂くことができました(このコラムは、その際松平監督から直接お伺いした内容を元にしています)。
「自分はCOPDと診断されなくて、随分と辛い思いをした。もっと早くに治療を受けていればと思う。是非、このCOPDという病気を多くの人々に知ってほしい。そして、自分が亡くなった時には、死因を肺気腫と書かないで欲しい。是非、COPDと書いて、皆さんにこの病気を知ってほしい!」と熱のこもった、そして優しい眼差しで私たちに話をされました。
2011年12月31日、松平監督は、多くの方々に惜しまれながら都内の病院で亡くなられました。その際、「肺気腫」で亡くなられたと報道されています(最新のWikipediaにおいても「肺気腫」が死因と記載されています)。
あの時の松平監督の「COPDの普及に対する強い思い」を考えると、今でも複雑な心境です。
もっと知りたい【COPD】について
- COPDの治療の基本
これまでは、治らない恐ろしい病気と言われていましたが、現在では予防と治療が可能な病気となっています。 - 急性増悪(ぞうあく)について
急に症状が悪化することをCOPDの「急性増悪(きゅうせいぞうあく)」と言います。 - 禁煙外来のご案内
一人でツライ思いをしながら禁煙に立ち向かうのではなく、私達と一緒に禁煙に挑戦しましょう。
これで解決!あなたのギモン

呼吸器・アレルギー専門クリニックです!
クリニック開院後、10,000人以上の呼吸器(気管支喘息・せき喘息・COPDなど)ならびにアレルギー(花粉症・食物アレルギーなど)の患者さんの診療に携わった経験に基づく「専門的な医療」を提供いたします。